ブログ
睡眠時無呼吸症候群について
こんにちは。JR国立駅南口30秒の歯医者、国立みんなの歯医者・矯正歯科・小児歯科・歯科口腔外科院長の三井です。今日は睡眠時無呼吸症候群についてのお話をしていきます。
【目次】
1.睡眠時無呼吸症候群とは
2.睡眠時無呼吸症候群の原因
3.睡眠時無呼吸症候群の検査
4.睡眠時無呼吸症候群の治療
1.睡眠時無呼吸症候群とは
睡眠時無呼吸症候群(Sleep Apnea Syndrome: SAS)は睡眠中に何度も呼吸が止まったり、浅くなったりして体の低酸素状態が発生する病気です。
この病気の方は
1)周囲の方からいびきを指摘される
2)夜間の睡眠中によく目が覚める(息苦しくなって目覚めることもあります)
3)起床時の頭痛や体のだるい感じ
4)日中の眠気などを経験します
などの特徴があります。
医学的には、10秒以上の気流停止(気道の空気の流れが止まった状態)を無呼吸とし、無呼吸が一晩(7時間の睡眠中)に30回以上、もしくは1時間あたり5回以上あれば、睡眠時無呼吸です。寝ている間の無呼吸に私たちはなかなか気付くことができないために、検査・治療を受けていない多くの潜在患者がいると推計されています。この病気が深刻なのは、寝ている間に生じる無呼吸が、起きているときの私たちの活動に様々な影響を及ぼすことで、気付かないうちに日常生活に様々なリスクが生じる可能性があります。
睡眠中に無呼吸がおきると、体が低酸素状態となります。このような無呼吸に伴う低酸素状態が毎晩、しかも年単位で起きれば、心臓・血管系の病気や多くの生活習慣病と関連してきます。高血圧症との関連が古くからよく示され、狭心症、心筋梗塞などの冠動脈疾患や脳卒中の発症にも関係します。一方、低酸素状態になると、脳が防衛的に目覚めて、呼吸が再開します。この状態が繰り返し続くと熟睡できず、睡眠不足の状態になります。そのため、「日中の強い眠気」や「倦怠感」「起床時の頭重感」「気分の落ち込み」などがあらわれ、仕事や勉強がはかどらないなど、作業能率の低下や、性格上の変化をきたすこともあります。運転による交通事故を調査すると、その事故率は約2.6倍以上にも上昇するといわれます。このように、SASは日常生活に支障をきたし、個々の健康障害のみにとどまらず、公共の安全性にも影響を与える病気です。
2.睡眠時無呼吸症候群の原因
睡眠中に呼吸ができなくなるのは、空気の通り道である気道(Air Way)が塞がってしまうからです。
ではなぜ、のど周囲の気道が塞がってしまうのか?
睡眠時無呼吸症候群は、空気の通り道が狭くなることによって生じる閉塞性睡眠時無呼吸症候群と、脳から呼吸をする指令が来なくなってしまうせいで生じる中枢性睡眠時無呼吸症候群の2種類に分類されます。
閉塞性睡眠時無呼吸症候群
「肥満」が原因といえます。体重増加により、のどに脂肪が蓄積して気道が狭くなるうえに、あおむけで寝ることでさらに気道が狭まるからです。この狭くなった気道を空気が通るたびに、大きないびきが起こります。この気道が完全に塞がれたときに、無呼吸となります。そのほかに、小さい顎、舌の根元が落ち込む舌根沈下、飲酒、睡眠薬の使用などが挙げられます。小児の場合はアデノイド・扁桃が大きいせいで無呼吸を来すことがあります。
中枢性無呼吸症候群
脳卒中や心機能低下において比較的よく見られますが、発症のメカニズムはまだ完全には解明されていません。
3.睡眠時無呼吸症候群の検査
まずは簡易型アプノモニターと呼ばれる装置で検査を行います。この装置では、主に鼻や口での呼吸の状態と血液中の酸素濃度を測定します。自宅への貸し出しが可能なため、スクリーニング検査として広く普及しています。
簡易アプノモニターで睡眠時無呼吸症候群を指摘された場合、原則は精密検査を行います。主にポリソムノグラフィー(PSG)という検査が行われ、呼吸状態や血液中の酸素濃度に加えて脳波や筋電図なども測定し、無呼吸の状態や睡眠の質への影響を調べます。PSGは通常入院で行われており、1泊ないしは2泊の入院が必要です。
1時間あたりの無呼吸と低呼吸の平均回数を無呼吸・低呼吸指数(AHI)といいますが、アプノモニター、PSGではAHIを測定し、睡眠時無呼吸症候群の重症度を判定します。また閉塞性・中枢性の鑑別も併せて行うことによって、それぞれの病状に応じた適切な治療方針を提示することができるようになります。
4.睡眠時無呼吸症候群の治療
(1)閉塞性睡眠時無呼吸症候群
まずは生活習慣の改善を促します。ダイエットや飲酒の制限、睡眠薬を使用している場合は減薬や中止を検討します。軽・中等症の場合はマウスピースなどの口腔内装置(OA)を用いて治療を行う場合がありますが、重症の場合は持続陽圧呼吸療法(CPAP)を行うことが多くなります。CPAPは人工呼吸器のような装置で、マスクを装着して持続的に空気圧をかけることによって上気道の閉塞を解除します。
また、空気の通り道を広くするために、鼻やのどの手術を行う場合があります。特に小児においては、睡眠時無呼吸症候群が成長の大きな妨げとなることが分かってきたため、アデノイド・扁桃の手術を積極的に勧めます。
(2)中枢性睡眠時無呼吸症候群
心機能低下などがあればまずその治療を優先します。それでも無呼吸が残る場合は酸素投与やCPAP、またはより高度な陽圧呼吸療法を行うことがあります。
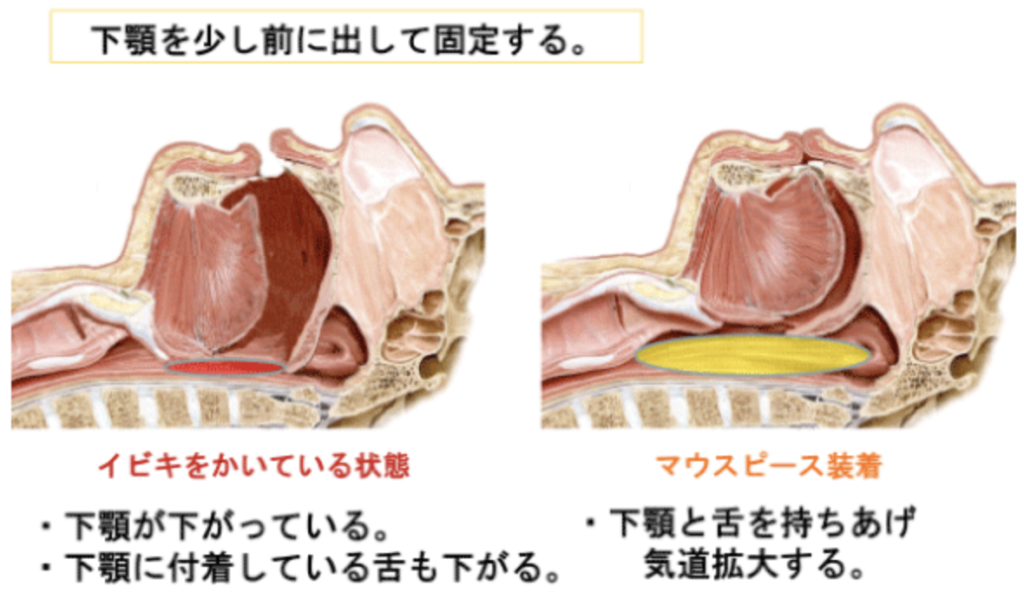
<歯科での治療方法>
上下顎の歯列にマウスピースを装着し、下顎を前方に移動して、誘導、固定することにより、狭窄した上気道を広げ、通気性を良くする装置のことです。舌のみを前に出した状態で維持させ、上気道を広げるタイプのものもあります。また、口腔内装置を用いることにより、鼻呼吸を促す効果もあります。この治療法はAHIが5以上の場合より保険が適応となります。しかし、残っている歯牙が少なかったり、鼻呼吸ができない人には使用はお勧めできません。
肥満の程度が軽度で、画像検査にて下顎が後退しており、上気道が狭いことが判明している場合に効果が期待できます。簡単なチェックの方法としては、下顎を前方に移動させることにより、いびきの音が少なくなる、もしくは、なくなる人には効果があると考えられています。
※歯科医院でのマウスピースの作成は、診断書がある場合保険適応で作成可能です。
睡眠時無呼吸症候群で悩まれている方は、自分で気付けない場合もあります。パートナーなどの申告から検査を行うと発覚する場合もあります。日中の眠気など少しでも不感がある方は早めの検査をお勧めします。




